Este fármaco experimental limpia la basura celular que causa alzhéimer
El equipo de la española Ana María Cuervo diseña un medicamento que eliminar la 'basura' de las células cerebrales para mejorar la memoria en ratones

Un fármaco experimental diseñado por el equipo de la investigadora española Ana María Cuervo , de la Facultad de Medicina Albert Einstein (EE.UU.) , ha mostrado ser capaz de revertir los síntomas clave de la enfermedad de Alzheimer en ratones. El fármaco actúa revitalizando ... un mecanismo de limpieza celular que elimina las proteínas no deseadas al digerirlas y reciclarlas. El estudio se publica hoy en la revista 'Cell'.
«Los descubrimientos en ratones no siempre se traducen en humanos, especialmente en la enfermedad de Alzhéimer», advierte Cuervo, pero «nos animó a encontrar en nuestro estudio que la disminución en la limpieza celular que contribuye al alzhéimer en ratones también se produce en las personas con la enfermedad, lo que sugiere que nuestro medicamento también podría funcionar en humanos».
Aunque con cautela, señala que es más optimista porque también tienen datos con pacientes que nos muestran que este mismo mecanismo existe en humanos.
«En este artículo, y en otro que publicamos recientemente en 'Nature Communcations' hemos visto que el fallo molecular que se produce en los ratones es el mismo». Es decir, estos nos da «más tranquilidad en el sentido de que el compuesto también debería de funcionar en humanos al tener el mismo defecto».
En la década de 1990, la investigadora española descubrió la existencia de este proceso de limpieza celular, conocido como autofagia mediada por chaperonas (CMA) y ha publicado 200 artículos sobre su papel en la salud y la enfermedad
Este mes de abril, el equipo de la Dra. Cuervo informó en el estudio de Nature Communications que, por primera vez, habían aislado lisosomas de los cerebros de pacientes con enfermedad de Alzheimer y observaron que la reducción en la cantidad de receptores LAMP2 causa la pérdida de CMA en humanos, al igual que lo hace en modelos animales de alzhéimer.
Una de las ventajas de nuestro compuesto es que es de uso oral y que es capaz de atravesar la barrera hematoencefálica
Los investigadores no pudieron empezar a tratar a los animales antes de que desarrollaran síntomas, con lo cual el modelo es más parecido a lo que se produce en humanos, ya que la mayoría de los pacientes empiezan el tratamiento cuando la enfermedad ya está en su fase sintomática. « Los pacientes llegan ya con deterioro cognitivo, pérdida de memoria ... Pensamos que ya era demasiado tarde», reconoce a ABC la investigadora.
Los investigadores usaron dos modelos de ratón: alzhéimer puro y demencia fronto temporal. «Muchos pacientes de alzhéimer no son propiamente alzhéimer», recuerda la investigadora.
El compuesto diseñado es de consumo oral y los animales recibían la pastilla cada día. «Una de las ventajas de nuestro compuesto es que es de uso oral y que es capaz de atravesar la barrera hematoencefálica», algo que es importante para su uso en el futuro en humanos.
Los resultados fueron tan buenos que «no nos los podíamos creer», reconoce la experta. «Cuando haces un experimento esperas que tus resultados sean buenos pero, cuando lo son, a veces dudas». Por eso, los cerebros del segundo modelo de ratón, aquellos con demencia fronto temporal, « los enviamos a un laboratorio externo. Y nos confirmaron nuestros resultados . De esa forma ya estábamos seguros».
El estudio estaba diseñando para tres meses, pero «los prolongamos hasta los 6 meses para ver si había efectos tóxicos», señala Crespo. «Seis meses de la vida de un ratón son como 20 años en humanos; y en ese tiempo no hubo efectos tóxicos», destaca.
Cuando haces un experimento esperas que tus resultados sean buenos pero, cuando lo son, a veces dudas
Este dato, subraya, es muy importante porque se trata de una pastilla, que, en teoría, va a ser de uso crónico, es decir, «todos los días» y por eso hay que estar seguros de que no tiene efectos tóxicos.
La investigación continúa y esperan que el medicamento pueda administrarse de forma semanal porque, «una vez que se limpian las proteínas, tardan un tiempo en producirse los acúmulos».
La capacidad para caminar mejoró significativamente en el modelo animal en el que era un problema. Y en las neuronas cerebrales de ambos modelos animales, el fármaco redujo significativamente los niveles de proteína tau y grupos de proteínas en comparación con los animales no tratados.
«Es importante destacar que los animales en ambos modelos ya mostraban síntomas de enfermedad y sus neuronas estaban obstruidas con proteínas tóxicas antes de que se administraran los medicamentos», explica Ana María Cuervo.
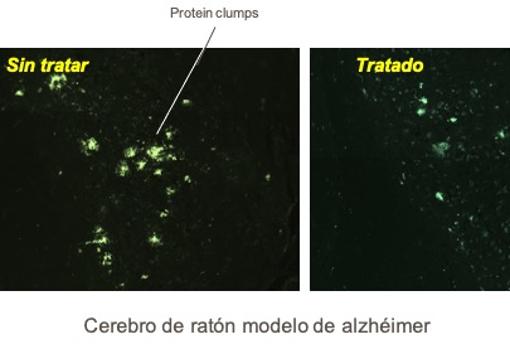
Otro aspecto relevante es que los procesos de envejecimiento, como el alzhéimer, se acompañan de un proceso de inflamación llamado gliosis. En este caso, y de forma inesperada, «se produjo una disminución de la inflamación», explica Cuervo.
«La gliosis está asociada con proteínas tóxicas y es conocido por desempeñar un papel importante en la perpetuación y el empeoramiento de las enfermedades neurodegenerativas. Y pensamos que la inflamación es lo que le da cronicidad al proceso».
«Esto significa que el medicamento puede ayudar a preservar la función neuronal incluso en las últimas etapas de la enfermedad . También estábamos muy emocionados de que el medicamento redujera significativamente la gliosis, la inflamación y cicatrización de las células que rodean las neuronas del cerebro», explica.
El siguiente paso es iniciar ensayos clínicos en alzhéimer, algo muy complejo. Afortunadamente, avanza la investigadora, hay una enfermedad, la degeneración macular, que también causa un acúmulo de basura en la retina, y se puede usar como modelo. De hecho, el grupo de Crespo tiene un ensayo en colaboración con el grupo de Patrica Boya para probar esta compuesto.
Noticias relacionadas
Esta funcionalidad es sólo para suscriptores
Suscribete
Esta funcionalidad es sólo para suscriptores
Suscribete